病理診断ってご存じでしょうか。
ざっくりいうと、「体の一部を採取して問題がないか調べる」ことを指します。
細胞診、生検という言葉がありますが、これらもだいたい同じような意味で使われています。
では、病理診断=細胞診=生検なのでしょうか。
この3つは共通しているところもあれば、違うところもあります。
この記事を読むと、病理診断、細胞診、生検の関係がばっちりわかります。
カギは、「何を、どんな目的で」です。
それではどうぞ!
病理診断って何?
先ほど、病理診断とは「体の一部を採取して問題がないか調べる」といいました。
正確にいうと、
「人体から採取された材料について顕微鏡で観察し、病理学の知識や手法を用いて病変の有無や病変の種類について診断すること。」
(wikipedia:病理診断より)
を指します。
「病理学の知識や手法を用いて~」というところがわかりにくいかもしれません。
簡単にいえば、「人間の組織を肉眼や顕微鏡で観察してその組織の状況から、病気の原因や、病気がどのような状態にあるのかを確認する」ことです。
昔理科の授業で、タマネギの組織の観察をしたことがある方もいらっしゃると思いますが、あれと基本的に同じですね。
最終した組織を薄切りにし、染色してプレパラート(標本)を作製します。

(出典:http://ksm.tokyo-med.ac.jp/Page/Shinryou/Ippan/Byouri/index)
これを顕微鏡で観察すると、次のように正常組織かがんなどの異常がある組織かがその形状から判断できます。
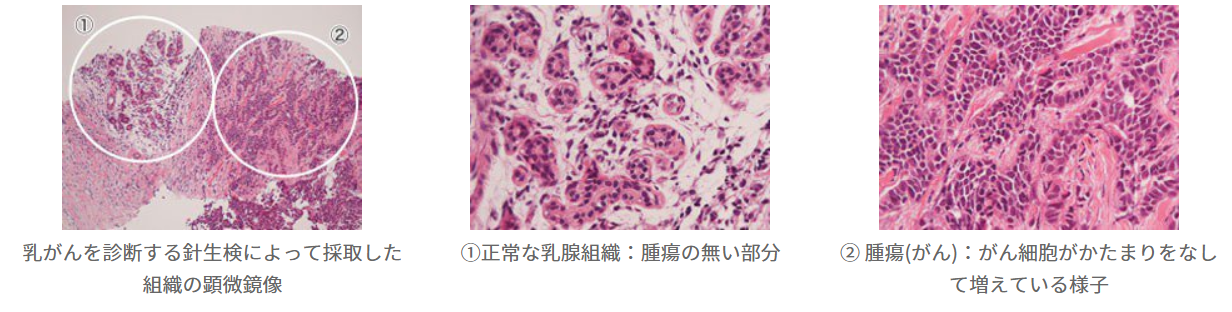
(出典:https://www.nikko-kinen.or.jp/department/surgery/byorishindan.htm)
健康診断の画像診断で引っかかり、内視鏡などで組織を採取して「良性です」といわれほっとした方もいらっしゃるでしょう。
また、子宮頸がん検診で組織をこすり取る検査を行ったことがある方も多いでしょう。
はたまた、がんの切除手術をして、手術の際に採取した組織を観察して「がんはすべて取り切れました、でも再発防止のために抗がん剤を」といわれた方もいらっしゃるかもしれません。
これらはすべて「人体から採取した材料を顕微鏡で観察して、病変の有無や病変の種類について診断する」ために行うので、病理診断の一種です。
ですが、それぞれ目的が異なり、違う呼び方で呼ばれていることもあります。
まずは、病理診断と細胞診との関係についてみていきましょう。
病理診断と細胞診、生検の違い
まずは病理診断と細胞診の関係から考えてみます。
1. 病理診断と細胞診・組織診
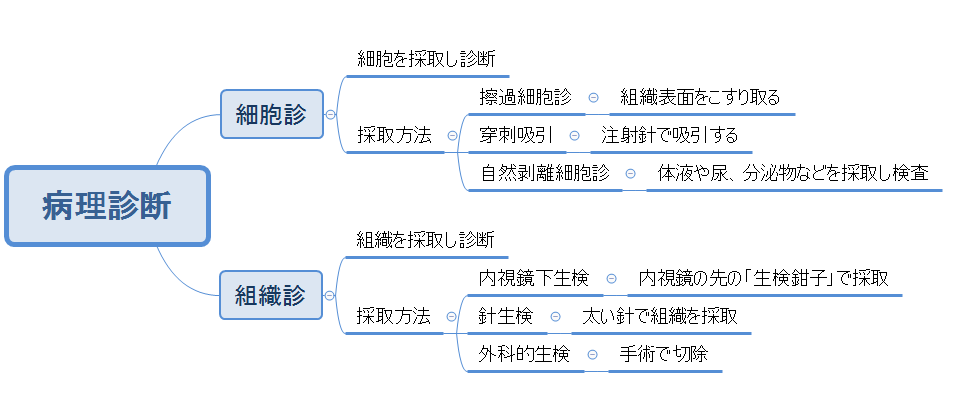
病理診断(病理検査)は、その観察対象の違いによって組織診と細胞診に分けることができます。
名前の通り、組織を観察するのが「組織診」、「細胞」を観察するのが「細胞診」です。
組織は細胞の集まりです。
細胞は通常、規則正しく並んで組織を形成しています。
何らかの異常が起こると分布が不均一になります。
次の図のひとつひとつの四角が細胞、細胞の集まりが組織です。
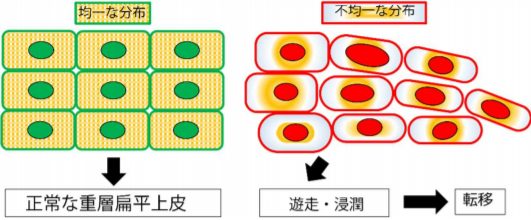
(出典:https://www.hokudai.ac.jp/news/181102_pr.pdf)
細胞診の例は、組織の表面をこすりとる子宮頸がん検診です(擦過細胞診といいます)。
その他、何らかの原因で溜まってしまった胸水・腹水などの体液や尿、分泌物などを採取し、細胞を観察する方法もあります(自然剥離細胞診といいます)。
さらに異常が疑われるしこりなどに針を刺し、細胞を採取する穿刺(せんし)吸引という方法もあります。
これらの細胞診に対して組織診は大きな塊を採取する必要があるため、その採取方法も患者さんの負担が大きいものになります。
内視鏡の先につけた生検鉗子という小さなペンチで採取する方法、
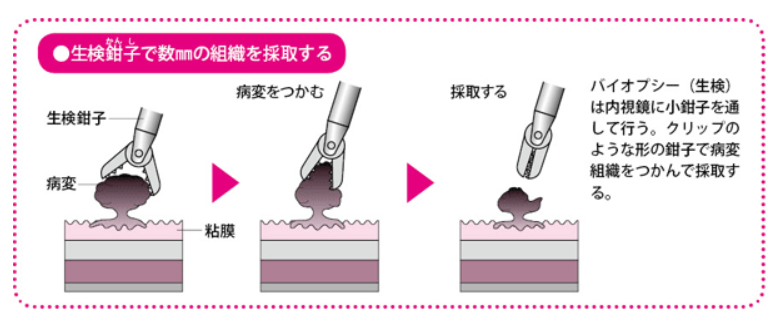
(出典:https://cancer.qlife.jp/colon/colon_feature/article450.html)
細胞診の「穿刺吸引」よりも太い針を刺して採取する方法、
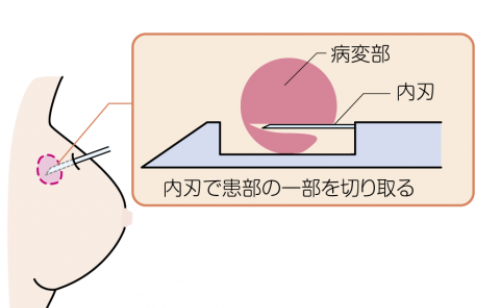
(出典:https://ganclass.jp/kind/breast/biopsy.php)
そして組織の一部を手術で切除する方法などがあります。
どれも痛そうですね。
ここまでをまとめます。
病理診断は診断の対象物で分けると、組織診と細胞診に分けることができる。
細胞診は、病理診断の中でも細胞を対象とした診断方法である。
2. 細胞診・組織診の目的の違い
組織診は、細胞診と比較すると得られる材料が多いです。
その分、患者さんの負担も大きくなります。
細胞診で済むのならそうしたいところですが、細胞診と組織診は一般的に目的が異なるため、置き換えることはできません。
子宮頸がんを例に考えてみます。
子宮頸がん検診は、組織表面をこすり取る細胞診です。
目的は「異常な細胞がないかどうか」を検査することです。
細胞レベルで異常が疑われた場合、子宮頸部の組織を採取して検査をする「組織診」を行います。
どの程度の異常があるのか(どの程度病状が進行しているのか)を判断するには、組織的に検査をする必要があるからです。
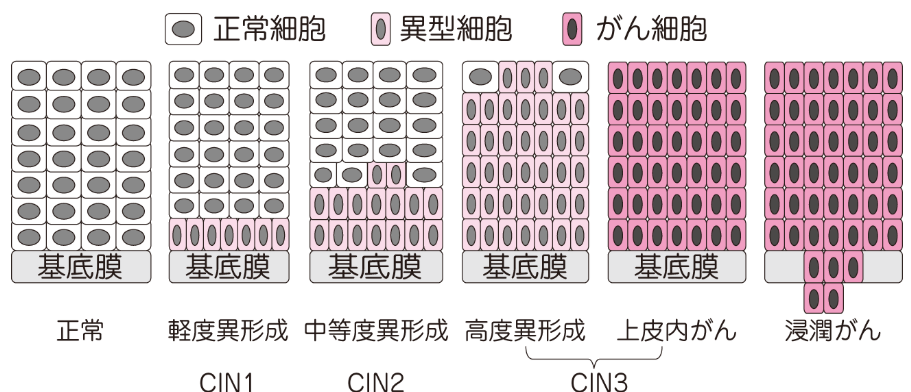
次の図は、子宮頸部腫瘍の進行具合を示した表です。
ある組織の中に、異常な細胞(異型細胞)がどの程度含まれているか、また異型細胞が基底膜という膜を突き破っているかいないかで、病変の進行状況を評価します。
(出典:https://www.tokiwa.or.jp/gynecology/cervix-tumor.html)
個々の細胞の変化と同時に、組織としての変化を観察することではじめて正しい評価ができます。
とはいえ、初めから疑いがあるかどうかわからない人も組織診の対象にしてしまうと、検査を受ける人の負担も診断する側の負担も大きくなります。
ですので、子宮頸がん検診ではまず細胞診でスクリーニング(異常のあるなしを分ける)してから、疑わしい場合のみ組織診を行う、という流れになっています。
細胞診と組織診の目的をまとめます。
細胞診の主な目的:病変の有無の検査
組織診の主な目的:病変の進行状況を把握して、どのように対処するか(手術の必要性など)を判断すること
3. 生検と組織診・細胞診
最後に「生検」という言葉が残りました。
これは実は、ちょっと悩ましい言葉です。
というのも、資料によっては病理診断のことを指していたり、組織診のことを指していたりするからです。
wikipediaから引用しますと、生検(生体組織診断)は次のように定義されています。
生体組織診断は、病変部位の組織を採取し顕微鏡で病変部位を観察することによって、病気の診断または病変の拡大の程度を調べるために有用な臨床検査の一つ。(wikipedia:生体組織診断)
注目は「病変部位の組織を採取し」して「病変部位を観察」するというところですね。
病理診断は、「人体から採取された材料について顕微鏡で観察し、病変の有無や病変の種類について診断すること」でした。
つまり、病理診断は検査目的の細胞診を含めたより幅広い概念で、生検は病理診断のうち、「異常が認められた組織に対して病気の診断を行う」という狭い範囲の概念だとわかります。
ということは、「組織診」と同じことを指している、ととらえることができます。
これは、先ほどの細胞診と組織診のまとめからも実はわかります。
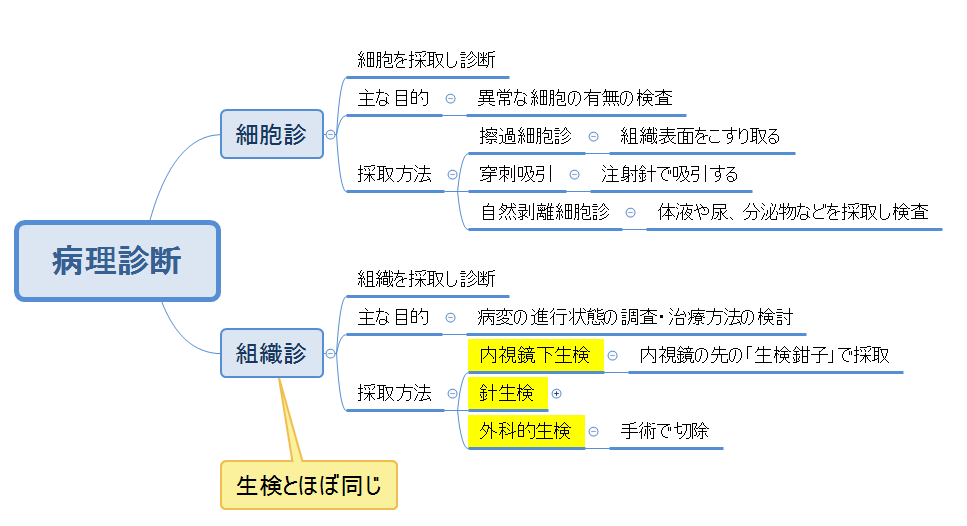
組織診の採取方法を黄色くしました。~生検という言葉がついていますね。
細胞診も病変の存在が確定してから行われることもあるので一概にはいえませんが、基本的に生検=組織診で、病気の進行状況を判断して処置の方法を検討することが目的だといえます。
ちなみに「生検」は「生体組織診断」ともいいます。
その名の通り「生きた体」から採取するということですね。
この言葉自体は、亡くなられた方の病理診断である「剖検」との対比で使用されています。
まとめ
病理診断は、体の一部を採取して顕微鏡で観察し、異常があるかないか、異常があった場合にどの程度の異常なのかを判断するために行う検査です。
病理診断のうち、主に検査目的で細胞を対象として行うものを「細胞診」、主に病変の進行状況と処置方法の確認をするために組織を対象として行うものを「組織診」と呼びます。
生検は生きた組織を採取して検査するという意味ですが、その目的と採取方法から「組織診」とほぼ同じ意味を指しています。
いかがでしょうか。
なんとなくもやもやしていた「病理診断」が少し見えてきたのではないかと思います。
病理診断は、行うタイミングによってもその方法や目的が異なります。
また、病理診断はあくまで細胞・組織の形から判断するものなので、悪性度はわかってもどのような性質を持った細胞・組織なのかまではわかりません。
分子病理診断という特殊な病理診断では、細胞・組織の性質がわかり、より効果のある治療方法の選択に役立っています。
次回はこのあたりをまとめていきます。
どうぞお楽しみに。
主な参考文献:
- 病理診断の種類(株式会社 東京セントラルパソロジーラボラトリー)
- 細胞診、病理検査のページ(赤穂市民病院)
- 細胞診(千葉細胞病理検査センター)
- 細胞診と生検(大分歯界月報)